Pungile parodontale: ce sunt, cum se măsoară și cum se tratează
Pungile parodontale reprezintă un indicator cheie al bolii parodontale, o afecțiune serioasă a gingiilor care, netratată, poate duce la pierderea dinților. Acestea sunt spații adâncite între dinte și gingie, unde se acumulează bacterii dăunătoare. Diagnosticarea lor se face prin măsurători specifice în cabinetul stomatologic, iar planul de tratament variază în funcție de adâncimea acestora, de la proceduri nechirurgicale, precum detartrajul subgingival, la intervenții chirurgicale complexe menite să regenereze țesutul pierdut și să salveze dinții afectați.
Ce sunt, de fapt, pungile parodontale?
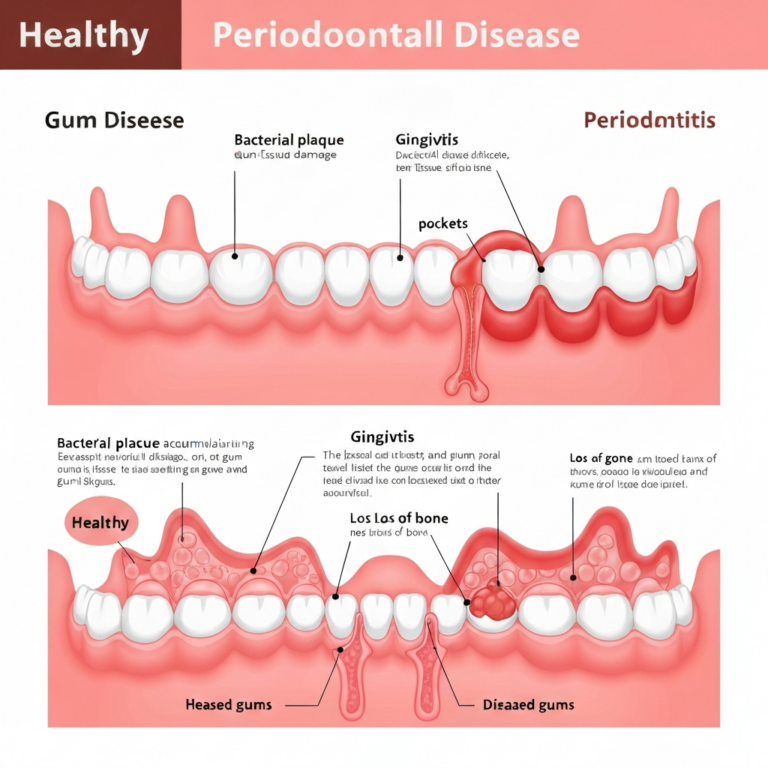
Pentru a înțelege ce este o pungă parodontală, trebuie mai întâi să cunoaștem anatomia unei gingii sănătoase. În mod normal, în jurul fiecărui dinte există un mic spațiu între gingie și suprafața dintelui, numit șanț gingival. Într-o gură sănătoasă, acest șanț are o adâncime de 1 până la 3 milimetri. Este o zonă care poate fi curățată eficient prin periaj și folosirea aței dentare.
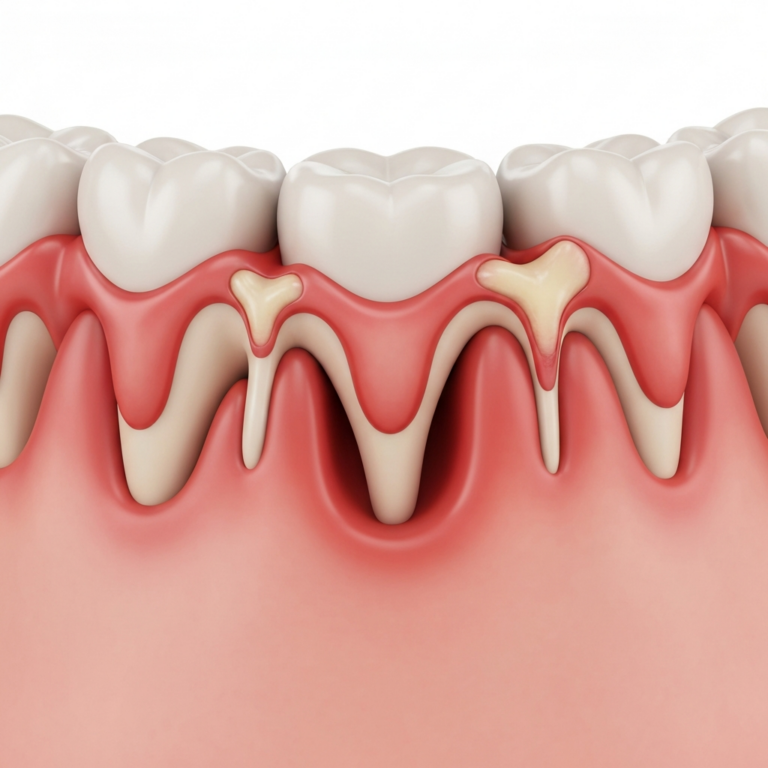
Problema apare atunci când bacteriile din placa dentară nu sunt îndepărtate corespunzător. Acestea se acumulează la marginea gingiei, provocând o inflamație cunoscută sub numele de gingivită. Dacă inflamația persistă, ea începe să distrugă țesuturile care susțin dintele: gingia, ligamentul parodontal și osul alveolar. Pe măsură ce aceste structuri sunt distruse, șanțul gingival se adâncește, transformându-se într-o „pungă parodontală”. O pungă parodontală este, așadar, un șanț gingival patologic, cu o adâncime de 4 milimetri sau mai mult. Acest spațiu adâncit devine un mediu ideal pentru dezvoltarea bacteriilor anaerobe, mult mai agresive, care accelerează procesul de distrugere a țesuturilor de susținere ale dintelui.
De la gingii sănătoase la boală parodontală: cum se formează pungile?
Formarea pungilor parodontale este un proces progresiv, care începe de cele mai multe ori cu o igienă orală deficitară. Evoluția poate fi împărțită în mai multe etape clare:
- Acumularea de placă bacteriană: Totul începe cu biofilmul lipicios și incolor format din bacterii și resturi alimentare care se depune constant pe dinți. Dacă nu este îndepărtată zilnic, placa se întărește și se transformă în tartru (piatră dentară), care nu mai poate fi eliminat printr-un simplu periaj.
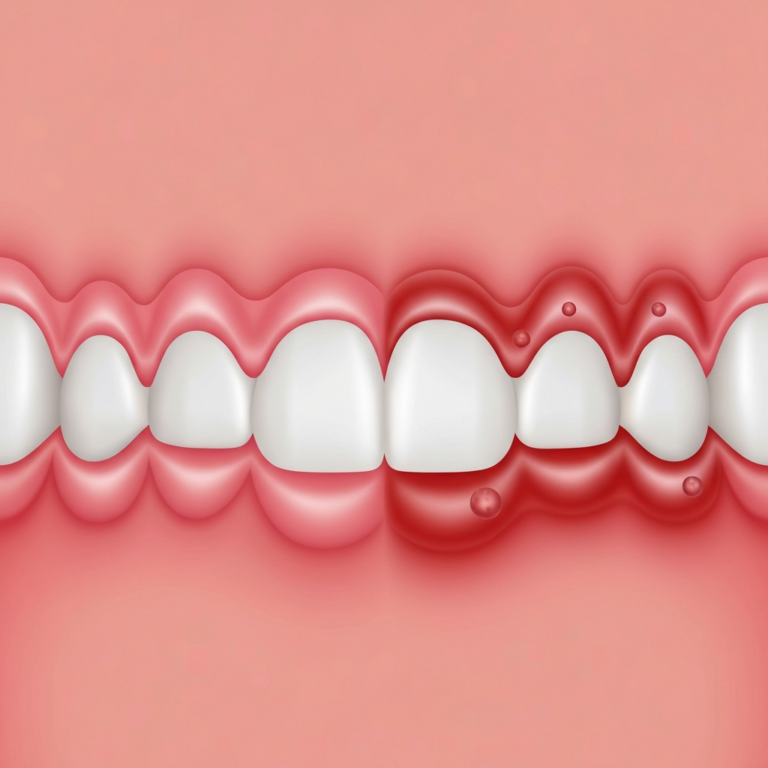
- Instalarea gingivitei: Prezența tartrului, în special sub marginea gingiei, irită țesutul gingival. Sistemul imunitar răspunde printr-o reacție inflamatorie. Gingiile devin roșii, umflate și pot sângera la periaj. Această etapă, gingivita, este reversibilă printr-o igienizare profesională și o igienă riguroasă acasă. Mulți pacienți ignoră aceste prime semne, cum ar fi sângerarea gingiilor, considerându-le normale.
- Progresia către parodontită: Dacă gingivita nu este tratată, inflamația cronică începe să afecteze structurile profunde. Enzimele produse de bacterii și răspunsul imunitar al organismului duc la distrugerea fibrelor de colagen care ancorează gingia de dinte și la resorbția osului care susține dintele.
- Formarea pungilor parodontale: Pe măsură ce gingia se desprinde de pe suprafața dintelui și osul se retrage, șanțul gingival se adâncește. Acest spațiu nou format, punga parodontală, este imposibil de curățat eficient acasă. Bacteriile se înmulțesc necontrolat, perpetuând și accelerând ciclul distructiv. Fără intervenție, acest proces duce la mobilitate dentară și, în final, la pierderea dinților.
Cum măsoară medicul dentist adâncimea pungilor parodontale?
Diagnosticarea pungilor parodontale se realizează printr-o procedură simplă și nedureroasă numită sondare parodontală. Aceasta este o parte esențială a oricărui control stomatologic complet, mai ales în cazul pacienților cu semne de boală gingivală. Medicul stomatolog sau parodontologul folosește un instrument special, numit sondă parodontală – o tijă subțire, milimetrică, cu un vârf bont.
Sonda este inserată cu blândețe în șanțul gingival, în mai multe puncte din jurul fiecărui dinte (de obicei șase puncte: trei pe partea exterioară și trei pe partea interioară). Adâncimea la care sonda pătrunde înainte de a întâmpina rezistență este măsurată în milimetri. Rezultatele indică starea de sănătate a țesuturilor parodontale:
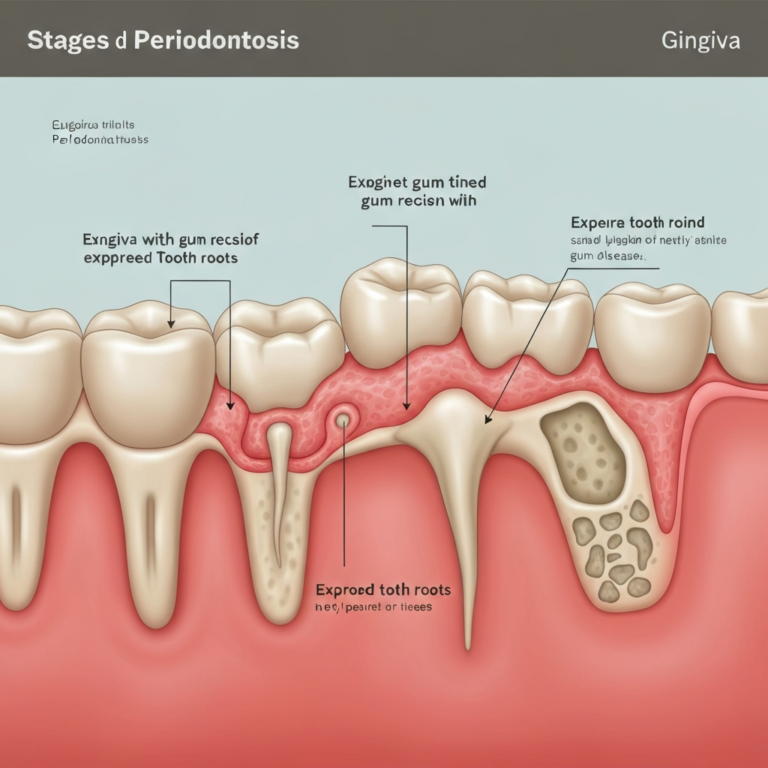
- 1-3 mm: Adâncime considerată normală, indicând gingii sănătoase sau, cel mult, o gingivită incipientă. Nu există pierdere de atașament osos.
- 4-5 mm: Indică prezența unor pungi parodontale de adâncime mică spre moderată. Acesta este stadiul de parodontită incipientă sau moderată, cu o pierdere osoasă deja prezentă. De obicei, aceste cazuri pot fi gestionate prin tratament nechirurgical.
- 6 mm sau mai mult: Semnalează pungi adânci și o parodontită avansată. Pierderea osoasă este semnificativă, iar dinții pot prezenta deja mobilitate. În aceste situații, tratamentul chirurgical este adesea necesar pentru a curăța eficient zonele afectate și a încerca regenerarea țesuturilor pierdute.
Pe lângă măsurarea adâncimii, medicul va nota și prezența sângerării la sondare, un alt semn important al inflamației active.
Tratamentul nechirurgical al pungilor parodontale
Pentru pungile parodontale cu adâncimi de până la 5-6 mm, prima linie de tratament este, de regulă, una conservatoare, nechirurgicală. Obiectivul principal este eliminarea completă a tartrului și a plăcii bacteriene de pe suprafețele dinților, atât deasupra, cât și sub nivelul gingiei, pentru a permite țesuturilor să se vindece și să se reatașeze de dinte. Procedura standard poartă numele de detartraj subgingival și planare radiculară.
Această „curățare profundă” se realizează sub anestezie locală pentru a asigura confortul pacientului și constă în două etape:
- Detartrajul subgingival: Cu ajutorul unor instrumente manuale (chiurete) și/sau aparate cu ultrasunete, medicul îndepărtează cu atenție depozitele de tartru și placa bacteriană de pe coroana dintelui și de pe rădăcina acestuia, din interiorul pungii parodontale.
- Planarea radiculară: După ce tartrul a fost eliminat, suprafața rădăcinii, care poate fi rugoasă și plină de toxine bacteriene, este netezită (planată). O suprafață netedă împiedică acumularea ulterioară de bacterii și favorizează reatașarea fibrelor gingivale de rădăcina dintelui.
După această procedură, care poate necesita mai multe ședințe, medicul va oferi instrucțiuni detaliate despre igiena orală, inclusiv tehnici corecte de periaj și metode de curățare interdentară. O reevaluare se face la 4-6 săptămâni pentru a măsura din nou adâncimea pungilor și a evalua răspunsul gingiilor la tratament.
Când este necesar tratamentul chirurgical?
Dacă după tratamentul nechirurgical pungile parodontale persistă, în special cele adânci (peste 6 mm), sau dacă există defecte osoase complexe, intervenția chirurgicală devine necesară. Chirurgia parodontală nu are doar rolul de a curăța zonele inaccesibile, ci și de a remodela țesuturile moi și dure pentru a elimina pungile și a crea o arhitectură gingivală și osoasă care să poată fi menținută sănătoasă pe termen lung. Principalele tipuri de intervenții sunt:
Operația cu lambou (chirurgia de reducere a pungilor): Aceasta este cea mai comună procedură chirurgicală. Sub anestezie locală, medicul parodontolog realizează mici incizii în gingie pentru a o putea decola de pe dinte și os (creând un „lambou”). Acest lucru oferă vizibilitate și acces direct la rădăcinile dinților și la osul afectat. Se realizează o curățare meticuloasă a rădăcinilor și, dacă este necesar, se remodelează osul pentru a elimina craterele unde se pot acumula bacterii. La final, gingia este repoziționată și suturată, astfel încât să se vindece mulată strâns pe dinte, reducând semnificativ adâncimea pungii.
Grefele osoase și regenerarea tisulară ghidată: În cazurile în care boala parodontală a distrus o cantitate semnificativă de os, se pot folosi tehnici regenerative. O grefă osoasă (care poate fi din osul propriu al pacientului, os de la un donator, de origine animală sau sintetic) se plasează în defectul osos pentru a stimula și a servi drept schelet pentru formarea de os nou. Adesea, aceasta se combină cu regenerarea tisulară ghidată, o tehnică ce implică plasarea unei membrane speciale între os și gingie. Această barieră împiedică țesutul gingival (care se vindecă mai repede) să ocupe spațiul destinat refacerii osului, permițând celulelor osoase să repopuleze zona.
Importanța menținerii rezultatelor pe termen lung
Este esențial de înțeles că boala parodontală este o afecțiune cronică, similară cu diabetul. Tratamentul, fie el nechirurgical sau chirurgical, nu reprezintă o vindecare definitivă, ci o modalitate de a opri progresia bolii și de a o aduce sub control. Succesul pe termen lung depinde în mod crucial de angajamentul pacientului în faza de întreținere.
Acest program de mentenanță parodontală implică vizite regulate la cabinet, de obicei la fiecare 3-4 luni. În cadrul acestor ședințe, se va realiza o igienizare profesională completă și se vor remăsura pungile parodontale pentru a detecta orice semn de reactivare a bolii. La fel de importantă este igiena orală exemplară acasă, care trebuie să includă un periaj corect, folosirea aței dentare, a periuțelor interdentare sau a dușului bucal. Controlul factorilor de risc, precum fumatul sau un diabet necontrolat, este, de asemenea, fundamental pentru a preveni reapariția pungilor parodontale și pentru a menține sănătatea gingiilor pentru tot restul vieții.